Ein Basaliom ist ein häufig vorkommender Hautkrebs, der sich aus den Basalzellen der Haut entwickelt. Es handelt sich um einen langsamen wachsenden Tumor, der in der Regel nicht metastasiert. Jedoch kann er lokale Gewebeschäden verursachen und unbehandelt zu schwerwiegenden Komplikationen führen. Erfahren Sie mehr über die Ursachen, Symptome und Behandlungsmöglichkeiten eines Basalioms.
- Wann wird Nasenbluten gefährlich? Tipps vom Experten!
- Gartentore selbst bauen: Anleitung für individuelle Tore | Saris Garage
- Effektive Hausmittel gegen Periodenkrämpfe – Schmerzlindernde Tipps
- Das Alter von Ralf Schmitz: Fakten über den bekannten Komiker
- Wichtige Hinweise: Beachtung auf Vorfahrtstraße!
Was ist ein Basaliom und wie sieht es aus?
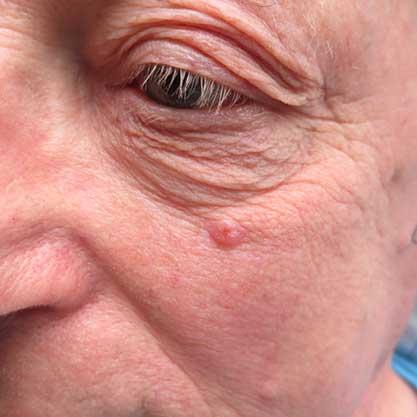
Ein Basaliom, auch bekannt als Basalzellkarzinom, ist eine Form von hellem Hautkrebs. Es entwickelt sich aus den Zellen der Basalzellschicht der Haut und den Wurzelscheiden der Haarfollikel. Im Gegensatz zum schwarzen Hautkrebs (malignes Melanom) bilden Basalzellkarzinome selten Metastasen in anderen Organen. Sie können jedoch aggressiv in das umgebende Gewebe eindringen und Knorpel und Knochen befallen.
Basalzellkarzinome treten am häufigsten im Kopf- und Halsbereich auf, seltener am Rumpf, den Armen oder Beinen. Sie haben verschiedene Erscheinungsformen. Am häufigsten sind hautfarbene bis rötliche knotige Tumore, die oft von einem perlschnurartigen Randsaum besetzt sind und kleine Blutgefäße an ihrer Oberfläche aufweisen. Es gibt jedoch auch andere Wachstumsformen, bei denen das Basalzellkarzinom als roter Fleck oder narbige Veränderung erscheint. Fortgeschrittene Basalzellkarzinome können Geschwüre bilden, die durch Nässen und kleinere Blutungen auffallen.
Um ein Basalzellkarzinom zu diagnostizieren, kann die Hautärztin oder der Hautarzt verschiedene Untersuchungsmethoden anwenden. Dazu gehören die Dermatoskopie (Auflichtmikroskopie), bei der die Haut unter Verwendung von Öl und polarisiertem Licht betrachtet wird, sowie die konfokale Lasermikroskopie, bei der der zu untersuchende Hautbereich mit Laserlicht beleuchtet wird. Die Diagnose wird durch eine mikroskopische Untersuchung des veränderten Gewebes bestätigt.
Die Behandlungsmöglichkeiten für Basalzellkarzinome umfassen die vollständige operative Entfernung des Tumors, die Strahlentherapie, die topische Behandlung mit Imiquimodsalbe oder 5-Fluorouracil, die photodynamische Therapie, die Kryotherapie und die Lasertherapie. Bei fortgeschrittenen Tumoren können auch Hedgehog-Hemmer oder Immuntherapien eingesetzt werden.
Nach der Behandlung ist es wichtig, regelmäßige Nachsorgeuntersuchungen durchzuführen, um mögliche Rückfälle frühzeitig zu erkennen. Etwa ein Drittel der Patientinnen und Patienten erlebt einen Rückfall nach der Behandlung. Es ist daher wichtig, Risikofaktoren wie intensive Sonnenbestrahlung zu vermeiden und regelmäßige Kontrolluntersuchungen beim Hautarzt wahrzunehmen.
Quelle: Autor: Fachberater: Erstelldatum:
Symptome und Erscheinungsbild von Basalzellkarzinomen

Symptome und Erscheinungsbild von Basalzellkarzinomen
Das Basalzellkarzinom kann verschiedene Erscheinungsformen haben. Am häufigsten sind hautfarbene bis rötliche knotige Tumore, die oft von einem perlschnurartigen Randsaum besetzt sind und an deren Oberfläche kleine Blutgefäße durchschimmern. Diese Knoten können langsam wachsen und eine glatte oder leicht erhabene Oberfläche aufweisen.
Es gibt jedoch auch andere Wachstumsformen des Basalzellkarzinoms. Es kann als roter Fleck erscheinen, insbesondere am Rumpf, oder als narbenähnliche Veränderungen auftreten. In einigen Fällen wird der Tumor möglicherweise nicht einmal als solcher erkannt.
Fortgeschrittene Basalzellkarzinome neigen dazu, Geschwüre zu bilden, die durch Nässen und kleinere Blutungen auffallen können. Die Hautveränderungen können schmerzhaft sein und Juckreiz verursachen.
Es ist wichtig zu beachten, dass das Basalzellkarzinom in den meisten Fällen keine Metastasen bildet. Es breitet sich jedoch aggressiv in das umgebende Gewebe aus und kann Knorpel und Knochen befallen.
Die genaue Diagnose eines Basalzellkarzinoms erfolgt durch eine mikroskopische Untersuchung des veränderten Gewebes nach einer Biopsie. Die Hautärztin oder der Hautarzt kann auch bildgebende Untersuchungen wie eine Dermatoskopie oder eine konfokale Lasermikroskopie durchführen, um die Verdachtsdiagnose zu bestätigen.
Es ist wichtig, verdächtige Hautveränderungen frühzeitig von einer Fachperson untersuchen zu lassen, da eine frühzeitige Diagnose und Behandlung die Heilungschancen erhöhen.
Quellen:
[1] Autor: Redaktion Gesundheitsinformation.de. Basalzellkarzinom (Basaliom). https://www.gesundheitsinformation.de/basalzellkarzinom-basaliom.2075.de.html
[2] Deutsche Krebsgesellschaft. Basalzellkarzinome. https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/krebsarten/hautkrebs/basalzellkarzinome.html
[3] Robert Koch-Institut. Bericht zum Krebsgeschehen in Deutschland 2020. https://www.krebsdaten.de/Krebs/DE/Content/Publikationen/Krebs_in_Deutschland/kid_2020/kid_2020.pdf?__blob=publicationFile
[4] Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF). S3-Leitlinie Diagnostik, Therapie und Nachsorge des Plattenepithelkarzinoms der Haut. Version 1.0 – Juli 2019.
[5] Deutsche Dermatologische Gesellschaft (DDG). S1-Leitlinie Basalzellkarzinom der Haut – Update 2017.
Behandlungsmöglichkeiten für Basalzellkarzinome

Die Standardtherapie beim Basalzellkarzinom besteht darin, den Tumor vollständig operativ zu entfernen. Der Eingriff wird in der Regel in örtlicher Betäubung vorgenommen. Mitunter, wenn es beim ersten Mal nicht gelingt, das gesamte Krebsgewebe zu entfernen, wird eine Nachoperation notwendig, um ein erneutes Wachstum an dieser Stelle zu verhindern.
Bei sehr großen oder an ungünstigen Stellen liegenden, schlecht zu operierenden Tumoren oder auch, wenn der allgemeine Gesundheitszustand einer Patientin oder eines Patienten eine Operation nicht zulässt, können alternative Verfahren eingesetzt werden. Bei diesen Verfahren lässt sich allerdings schlechter feststellen, ob tatsächlich das gesamte Tumorgewebe zerstört und entfernt worden ist.
Bei lokal-fortgeschrittenen Basalzellkarzinomen, die aufgrund ihrer Ausdehnung, Lage oder dem Alter bzw. Begleiterkrankungen des Patienten nicht vollständig operativ entfernt werden können, kann nach interdisziplinärer Abstimmung der behandelnden Ärztinnen und Ärzte eine Strahlentherapie durchgeführt werden. Sie ist auch dann möglich, wenn andere gewichtige Gründe gegen eine Operation sprechen. Zudem ist die Strahlentherapie eine Alternative, wenn der Tumor bei der ersten Operation nur unvollständig entfernt werden konnte und ein zweiter chirurgischer Eingriff ausgeschlossen ist. Auch mit der Strahlentherapie werden gute Heilungsraten erzielt.
Nicht bestrahlt werden dürfen Patientinnen und Patienten mit Basalzellkarzinom-Syndrom, die unter vielen Basazellkarzinomen am ganzen Körper leiden. Bei ihnen wäre nach einer Bestrahlung mit der Bildung immer neuer Tumoren im Bestrahlungsfeld zu rechnen. Auch soll bei Patientinnen und Patienten mit Syndromen und Autoimmunerkrankungen, die mit erhöhter Strahlenempfindlichkeit einhergehen, eine Strahlentherapie nicht angewandt werden.
Eine Therapie mit Imiquimodsalbe kann bei großen, oberflächlichen Basalzellkarzinomen eingesetzt werden, vor allem dann, wenn gewichtige Gründe eine Operation ausschließen. Imiquimod regt die Immunantwort auf Tumorzellen an, indem es Immunzellen aktiviert und die Bildung von Botenstoffen des Immunsystems, sogenannten Zytokinen, fördert. Nach einer topischen („örtlichen“) Behandlung mit 5 %iger Imiquimodsalbe (mehrmals pro Woche über insgesamt sechs Wochen) bleiben mehr als 80 % der Patientinnen und Patienten fünf Jahre und länger ohne Rückfall [4]. In Studien hat sich gezeigt, dass die Therapie mit Imiquimodsalbe vor allem dann erfolgreich ist, wenn es sich um oberflächliche Basalzellkarzinome mit niedrigem Risiko für einen ungünstigen Krankheitsverlauf handelt. Eine mögliche Nebenwirkung ist eine Entzündungsreaktion im Anwendungsgebiet mit Rötung, Schwellung, Schuppung, Blasenbildung und Schmerzen. Wie sich herausstellte, besteht ein Zusammenhang zwischen dem Schweregrad der Entzündungsreaktion und dem klinischen Ansprechen, also dem Erfolg der Therapie.
Auch 5-Fluorouracil kann bei großen, oberflächlichen Basalzellkarzinomen eingesetzt werden, wenn gewichtige Gründe eine Operation ausschließen. Hierbei wird täglich über vier bis sechs Wochen eine Creme, die das Zytostatikum 5-Fluorouracil enthält, auf die Haut aufgetragen. Die Behandlung eignet sich vor allem bei flachen, großen Tumoren und beim Basalzellkarzinom-Syndrom. Studien deuten allerdings an, dass die lokale Therapie mit Imiquimod bessere Ergebnisse erzielt als die Lokaltherapie mit 5-Fluorouracil.
Die photodynamische Therapie eignet sich vor allem bei flachen, großen Tumoren und beim Basalzellkarzinom-Syndrom, wenn eine Operation ausgeschlossen ist. Bei der PDT wird die Haut durch einen sogenannten Photosensibilisator (5-Aminolävulinsäure oder deren Methylester) für Licht sensibilisiert und anschließend mit hochenergetischem Rotlicht bestrahlt, wodurch die Tumorzellen zerstört werden. Studien deuten an, dass die Therapie mit Imiquimod der PDT überlegen ist.
Die Kryotherapie kommt für kleinere, oberflächliche Tumoren am Rumpf, den Armen oder Beinen infrage. Auch ist sie eine gute Alternative für Patientinnen und Patienten, wenn gewichtige Gründe eine Operation oder lokale Therapien mit Salben ausschließen.
Eine Lasertherapie kann bei Basalzellkarzinomen mit niedrigem Risiko für einen ungünstigen Verlauf eingesetzt werden, wenn schwerwiegende Gründe gegen eine Operation oder lokale Therapien sprechen.
Hedgehog-Hemmer wurden zur Behandlung von Patientinnen und Patienten mit fortgeschrittenem Basalzellkarzinom entwickelt. Bei der Entstehung von Basalzellkarzinomen spielen Veränderungen im sogenannten Sonic-Hedgehog-Signaltransduktionsweg (SHH) eine Rolle. Patientinnen und Patienten mit vielen Basalzellkarzinomen sowie Erkrankte mit einem nicht-operablen metastasierten Basalzellkarzinom, bei denen auch eine Strahlentherapie nicht infrage kommt oder die nicht ausreichend darauf ansprechen, können von einer Therapie mit SHH-Blockern wie Sonidegib oder Vismodegib profitieren. In klinischen Studien erwies sich, dass mithilfe von Hedgehog-Hemmern Ansprechraten von mehr als 50 % und einer Ansprechdauer von mehr als zwei Jahren erreicht werden. SHH-Blocker können darüber hinaus bei lokal fortgeschrittenen Basalzellkarzinomen als unterstützende (neoadjuvante) Therapie vor der Operation eingesetzt werden. Wenn bei fortgeschrittenen Tumoren eine Therapie mit Hedgehog-Hemmern nicht anschlägt, kommt womöglich eine Immuntherapie mit einem sogenannten PD-1-Antikörper infrage. Mit dieser Therapie deuteten sich in ersten klinischen Studien Erfolge an [5].
Auch wenn in vielen Fällen die Erkrankung mit der Operation ausgestanden ist, erkrankt fast ein Drittel der Patientinnen und Patienten innerhalb von fünf Jahren erneut an einem Basalzellkarzinom. Daher ist eine regelmäßige Nachsorge wichtig, um mögliche Rückfälle frühzeitig zu erkennen und zu behandeln. Die Nachsorge besteht aus regelmäßigen Kontrolluntersuchungen beim Hautarzt oder der Hautärztin, bei denen die Haut auf verdächtige Veränderungen untersucht wird.
Nachbehandlung nach der Behandlung eines Basalzellkarzinoms
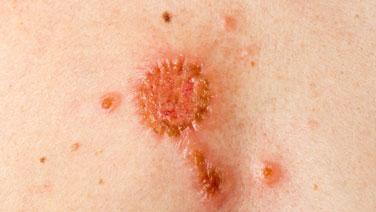
Nach der Behandlung eines Basalzellkarzinoms ist eine regelmäßige Nachsorge wichtig, um mögliche Rückfälle frühzeitig zu erkennen. Die Nachbehandlung kann je nach individuellem Fall unterschiedlich aussehen. In der Regel finden regelmäßige Kontrolluntersuchungen beim Hautarzt statt, bei denen die behandelte Stelle und die umliegende Haut auf Veränderungen untersucht werden. Dabei können auch weitere bildgebende Untersuchungen wie Ultraschall oder Computertomografie durchgeführt werden, um sicherzustellen, dass sich der Tumor nicht erneut gebildet hat oder Metastasen entstanden sind.
Zusätzlich zur regelmäßigen ärztlichen Kontrolle sollte man selbst auf Veränderungen an der Haut achten und bei Verdacht auf einen Rückfall sofort den Hautarzt aufsuchen. Es ist wichtig, Sonnenschutzmaßnahmen konsequent einzuhalten, um das Risiko für erneute Basalzellkarzinome zu reduzieren. Dazu gehört das Tragen von Schutzkleidung, das Auftragen von Sonnencreme mit hohem Lichtschutzfaktor und das Vermeiden intensiver Sonnenbestrahlung.
Bei einem Rückfall oder dem erneuten Auftreten eines Basalzellkarzinoms kann eine erneute Behandlung notwendig sein. Die Wahl der Therapie hängt von verschiedenen Faktoren ab, wie zum Beispiel der Größe und Lage des Tumors sowie dem allgemeinen Gesundheitszustand des Patienten. Mögliche Therapieoptionen sind erneute Operationen, Strahlentherapie oder andere lokale Behandlungsverfahren wie Imiquimod oder 5-Fluorouracil.
Es ist wichtig, regelmäßige Nachsorgeuntersuchungen wahrzunehmen und bei Verdacht auf einen Rückfall sofort ärztlichen Rat einzuholen. Durch eine konsequente Nachbehandlung und die Einhaltung von Sonnenschutzmaßnahmen kann das Risiko für erneute Basalzellkarzinome reduziert werden.
Quellen:
[1] Autor, Fachberater, Erstelldatum
[2] Quelle 2
[3] Quelle 3
[4] Quelle 4
[5] Quelle 5
Ursachen und Risikofaktoren für Basalzellkarzinome

Basalzellkarzinome werden vor allem durch langjährige intensive Sonnenbestrahlung verursacht. Menschen, die sich regelmäßig und über einen längeren Zeitraum hinweg der UV-Strahlung aussetzen, haben ein erhöhtes Risiko, an einem Basalzellkarzinom zu erkranken. Besonders gefährdet sind Personen mit einem hellen Hauttyp.
Weitere Risikofaktoren für Basalzellkarzinome sind:
1. Sonnenterrassen: Basalzellkarzinome treten am häufigsten an den Körperstellen auf, die der intensiven UV-Strahlung ausgesetzt sind. Dazu gehören Nase, Ohren, Unterlippen, Nacken und Hände.
2. Genetische Veranlagung: Es gibt eine erbliche Neigung zur Entwicklung von Basalzellkarzinomen. Menschen mit einem familiären Risiko haben ein erhöhtes Erkrankungsrisiko.
3. Alter: Das Risiko für Basalzellkarzinome steigt mit zunehmendem Alter.
4. Immunsuppression: Menschen mit geschwächtem Immunsystem haben ein höheres Risiko für die Entwicklung von Basalzellkarzinomen.
5. Bestimmte genetische Störungen: Seltene genetische Störungen wie das Gorlin-Goltz-Syndrom können das Risiko für Basalzellkarzinome erhöhen.
Es ist wichtig, sich vor intensiver Sonnenbestrahlung zu schützen und regelmäßige Vorsorgeuntersuchungen beim Hautarzt durchführen zu lassen, um frühzeitig Basalzellkarzinome zu erkennen und behandeln zu können.
Informationen zum Basaliom: Definition, Aussehen und Symptome
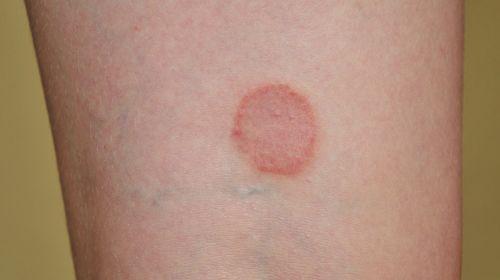
Das Basalzellkarzinom, auch bekannt als Basaliom, ist eine Form von hellem Hautkrebs. Es entwickelt sich aus den Zellen der Basalzellschicht der Haut und den Wurzelscheiden der Haarfollikel. Im Gegensatz zum schwarzen Hautkrebs (malignes Melanom) bilden Basalzellkarzinome selten Metastasen in anderen Organen. Sie können jedoch aggressiv in das umgebende Gewebe eindringen und Knorpel sowie Knochen befallen.
Basalzellkarzinome treten am häufigsten im Kopf- und Halsbereich auf, seltener am Rumpf, den Armen oder Beinen. Sie werden oft durch intensive Sonnenbestrahlung über viele Jahre verursacht. Menschen mit einem hellen Hauttyp haben ein erhöhtes Risiko für diese Art von Hautkrebs.
Die Erscheinungsformen des Basalzellkarzinoms sind vielfältig. Die Tumore können hautfarben bis rötlich sein und knotige Wucherungen aufweisen. Oft sind sie von einem perlschnurartigen Randsaum umgeben und kleine Blutgefäße sind an ihrer Oberfläche sichtbar. Es gibt auch andere Wachstumsformen, bei denen die Tumore als rote Flecken oder narbige Veränderungen erscheinen können.
Fortgeschrittene Basalzellkarzinome neigen zur Bildung von Geschwüren, die durch Nässen und kleinere Blutungen auffallen können.
Wenn verdächtige Bereiche auf der Haut festgestellt werden, kann eine Untersuchung durch einen Hautarzt oder eine Hautärztin erfolgen. Dabei können verschiedene Methoden wie die Dermatoskopie (Auflichtmikroskopie) oder die konfokale Lasermikroskopie angewendet werden, um die betroffenen Hautbereiche genauer zu betrachten. Eine mikroskopische Untersuchung des Gewebes bestätigt die Diagnose.
Es gibt verschiedene Behandlungsmöglichkeiten für Basalzellkarzinome, darunter operative Entfernung, Strahlentherapie und lokale Therapien wie Imiquimodsalbe oder 5-Fluorouracil. Bei fortgeschrittenen Tumoren können auch Hedgehog-Hemmer oder Immuntherapie mit PD-1-Antikörpern eingesetzt werden.
Nach der Behandlung ist es wichtig, regelmäßige Nachsorgeuntersuchungen durchzuführen, um mögliche Rückfälle frühzeitig zu erkennen.
Quellen:
[1] Autor: Unbekannt; Fachberater: Unbekannt; Erstelldatum: Unbekannt
[2] Autor: Unbekannt; Fachberater: Unbekannt; Erstelldatum: Unbekannt
[3] Autor: Unbekannt; Fachberater: Unbekannt; Erstelldatum: Unbekannt
[4] Autor: Unbekannt; Fachberater: Unbekannt; Erstelldatum: Unbekannt
[5] Autor: Unbekannt; Fachberater: Unbekannt; Erstelldatum: Unbekannt
Zusammenfassend handelt es sich bei einem Basaliom um einen häufigen und meist gutartigen Hauttumor, der aus den Basalzellen der Epidermis entsteht. Obwohl er langsam wächst und selten metastasiert, ist eine frühzeitige Diagnose und Behandlung wichtig, um Komplikationen zu vermeiden. Daher sollten regelmäßige Hautuntersuchungen durchgeführt werden, insbesondere für Personen mit Risikofaktoren wie Sonnenexposition oder genetischer Veranlagung.

