Vorhofflimmern ist eine häufige Herzrhythmusstörung, bei der die Vorhöfe des Herzens unregelmäßig und schnell schlagen. Es kann zu Symptomen wie Herzklopfen, Schwindel und Atemnot führen. Erfahren Sie mehr über die Ursachen, Symptome und Behandlungsmöglichkeiten von Vorhofflimmern.
- Dürfen Hunde Maronen essen? Was Sie über die Fütterung von Hunden wissen sollten
- Selbstgemachtes Zitronensalz – Ein frisches und aromatisches Würzmittel!
- Wann Rasen vertikutieren? Tipps für den richtigen Zeitpunkt
- Das Alter des Big Ben: Eine faszinierende Geschichte
- Wann droht ein Bußgeld in einer 30er Zone?
Symptome und Folgen von Vorhofflimmern

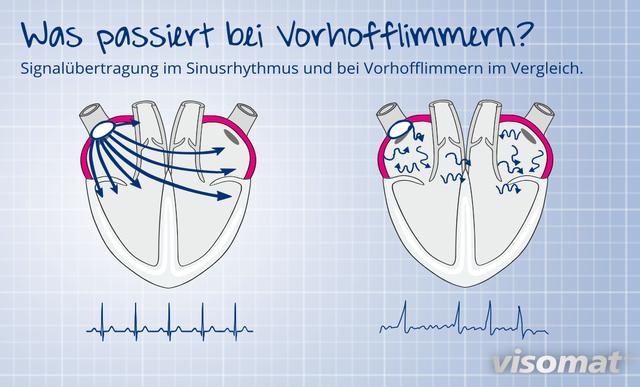
Das häufigste Symptom von Vorhofflimmern ist Herzklopfen, das man in der Brust oder dem Hals spürt. Das Herz schlägt dann meist schneller und unregelmäßiger als normal. Weitere mögliche Symptome sind Schwächegefühl, schnelle Erschöpfung, ein Engegefühl in der Brust, Benommenheit und Schwindel. Mehr als die Hälfte der Betroffenen bemerken gar nicht, dass sie Vorhofflimmern haben – zumindest zu Beginn der Erkrankung. Bestehen noch andere Herzerkrankungen, können weitere Beschwerden hinzukommen.
Vorhofflimmern erhöht das Risiko für Schlaganfälle. Durch die unregelmäßige und oft schnellere Pumpfunktion des Herzens wird weniger Blut in den Körper gepumpt. Langfristig kann Vorhofflimmern zu verschiedenen Folgeerkrankungen führen, insbesondere zu einer Herzschwäche (Herzinsuffizienz). Die Behandlung von Vorhofflimmern zielt daher auch darauf ab, diese Folgen zu verhindern.
Ursachen und Risikofaktoren von Vorhofflimmern
Vorhofflimmern ist eine der häufigsten Herzrhythmusstörungen und kann verschiedene Ursachen haben. Oft lässt sich das Vorhofflimmern auf eine zugrunde liegende Herzerkrankung zurückführen. Dazu gehören beispielsweise Bluthochdruck, koronare Herzkrankheit oder eine undichte Herzklappe. In einigen Fällen kann auch eine Schilddrüsenüberfunktion das Vorhofflimmern auslösen.
Es gibt jedoch auch Fälle von Vorhofflimmern, bei denen keine spezifische Ursache festgestellt werden kann. Hier spricht man von idiopathischem Vorhofflimmern.
Das Risiko für Vorhofflimmern steigt mit dem Alter an. Menschen über 65 Jahre sind besonders gefährdet. Zudem spielt die genetische Veranlagung eine Rolle: Wenn nahe Verwandte wie Eltern oder Geschwister bereits an Vorhofflimmern erkrankt sind, ist das individuelle Erkrankungsrisiko höher.
Weitere Risikofaktoren für Vorhofflimmern sind Geschlecht und Hautfarbe. Männer haben ein höheres Risiko als Frauen, während hellhäutige Menschen häufiger betroffen sind als Menschen anderer Hautfarben.
Um das persönliche Risiko für Vorhofflimmern zu senken, können bestimmte Maßnahmen ergriffen werden. Dazu gehören der Verzicht auf Alkohol und eine Gewichtsabnahme bei Übergewicht. Auch die Behandlung von Begleiterkrankungen wie Bluthochdruck oder koronarer Herzkrankheit kann das Risiko verringern.
Häufigkeit und Verlauf von Vorhofflimmern
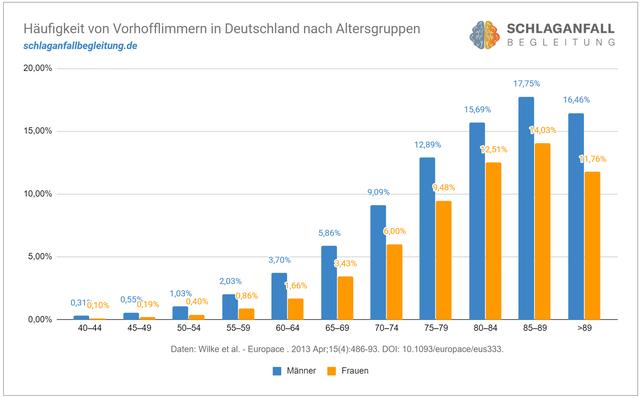
Vorhofflimmern zählt zu den häufigsten Herzrhythmusstörungen. Schätzungsweise sind etwa 2% der Bevölkerung betroffen, wobei das Risiko mit dem Alter steigt. Bei über 65-Jährigen liegt die Betroffenenrate bei etwa 8%.
Der Verlauf von Vorhofflimmern kann unterschiedlich sein. In der Regel beginnt es mit seltenen, kurzen Episoden und kann sich im Laufe der Zeit zu längeren Episoden oder sogar zu einem permanenten Vorhofflimmern entwickeln. Es gibt vier verschiedene Typen des Vorhofflimmerns: paroxysmales Vorhofflimmern, persistierendes Vorhofflimmern, lang anhaltendes persistierendes Vorhofflimmern und permanentes Vorhofflimmern.
Die Einteilung in diese Typen dient jedoch eher als grobe Orientierung, da oft unklar ist, ob das Vorhofflimmern bereits aufgetreten ist oder wie lange es besteht. Bei allen Arten von Vorhofflimmern besteht ein erhöhtes Risiko für einen Schlaganfall.
Die Entscheidung für eine Behandlung hängt nicht so sehr von der Einteilung in die verschiedenen Typen ab, sondern vielmehr davon, ob Symptome auftreten, wie schwer diese sind und ob Begleiterkrankungen vorliegen.
Es ist wichtig zu beachten, dass Vorhofflimmern zwar Beschwerden verursachen kann, aber in den meisten Fällen keine akute Lebensgefahr darstellt. Langfristig kann es jedoch zu verschiedenen Folgeerkrankungen führen, insbesondere zu einem erhöhten Risiko für Schlaganfälle.
Um das persönliche Risiko für einen Schlaganfall zu bestimmen, werden neben dem Vorhofflimmern auch andere Risikofaktoren berücksichtigt. Menschen mit Vorhofflimmern haben oft auch andere Erkrankungen wie Bluthochdruck oder eine koronare Herzkrankheit. Spezielle Risikorechner können helfen, das individuelle Risiko für Schlaganfälle und Blutungen abzuschätzen.
Die Behandlung von Vorhofflimmern hat zwei Hauptziele: Zum einen sollen die Beschwerden durch den gestörten Herzschlag beseitigt oder zumindest gelindert werden. Zum anderen soll einer Schlaganfallvorbeugung dienen. Es gibt verschiedene Möglichkeiten der Behandlung, darunter Medikamente zur Senkung des beschleunigten Pulses (Frequenzkontrolle) und Maßnahmen zur Wiederherstellung des normalen Herzrhythmus (Rhythmuskontrolle). Zusätzlich werden oft gerinnungshemmende Medikamente zur Vorbeugung von Schlaganfällen empfohlen.
Es ist wichtig, Begleiterkrankungen wie hohen Blutdruck oder eine koronare Herzerkrankung ebenfalls zu behandeln. Zudem kann eine Gewichtsabnahme und ein Verzicht auf Alkohol positive Effekte auf Vorhofflimmern haben.
Menschen mit Vorhofflimmern können trotz der Erkrankung ein normales Leben führen. Schulungen bieten Hilfestellung im Umgang mit der Erkrankung und der richtigen Anwendung von Medikamenten. Es spricht nichts dagegen, weiterhin den gewohnten Aktivitäten nachzugehen und Sport zu treiben. Moderater Sport kann sogar die Fitness verbessern.
In Deutschland gibt es verschiedene Angebote zur Unterstützung von Menschen mit Herz-Kreislauf-Erkrankungen, die auch für Menschen mit Vorhofflimmern hilfreich sein können.
Diagnose und Behandlung von Vorhofflimmern
Vorhofflimmern ist eine der häufigsten Herzrhythmusstörungen, bei der das Herz anhaltend unregelmäßig schlägt. Es ist nicht unmittelbar lebensbedrohlich, erhöht jedoch das Risiko für Schlaganfälle. Durch verschiedene Behandlungen können die meisten Menschen trotz Vorhofflimmern ein normales Leben führen.
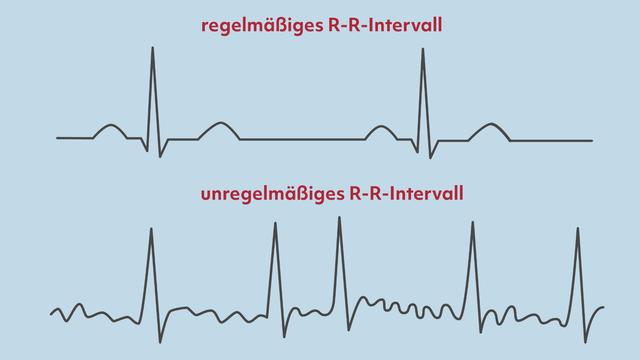
Die Diagnose von Vorhofflimmern kann durch verschiedene Untersuchungen gestellt werden. Dazu gehören unter anderem ein Elektrokardiogramm (EKG), eine Langzeit-EKG-Aufzeichnung und eventuell eine Echokardiographie. Blutuntersuchungen sind ebenfalls wichtig, um mögliche Ursachen des Vorhofflimmerns zu finden und die Behandlung zu planen.
Die Behandlung von Vorhofflimmern hat zwei Ziele: Zum einen sollen die Beschwerden durch den gestörten Herzschlag beseitigt oder zumindest gelindert werden. Zum anderen soll einem Schlaganfall vorgebeugt werden. Es gibt verschiedene Möglichkeiten der Behandlung, abhängig von der Schwere der Symptome und dem individuellen Risiko für einen Schlaganfall.
Eine Möglichkeit ist die Frequenzkontrolle, bei der Medikamente eingesetzt werden, um den beschleunigten Puls zu senken. Dadurch wird das Herz entlastet und Beschwerden können gelindert werden. Wenn dies nicht ausreicht, kann versucht werden, das Vorhofflimmern zu beseitigen und den normalen Herzrhythmus wiederherzustellen (Rhythmuskontrolle). Dies kann durch gezielte elektrische Impulse oder eine Katheterablation erreicht werden.
Zusätzlich zur Behandlung der Beschwerden ist es wichtig, Begleiterkrankungen wie Bluthochdruck oder koronare Herzkrankheit zu behandeln. Die meisten Menschen mit Vorhofflimmern erhalten auch Medikamente zur Vorbeugung von Schlaganfällen. Diese sogenannten oralen Antikoagulanzien hemmen die Blutgerinnung und können das Schlaganfallrisiko wirksam senken.
Es ist möglich, dass Menschen mit Vorhofflimmern Unsicherheiten haben und sich fragen, ob sie ihren gewohnten Aktivitäten nachgehen können. Medizinisch spricht nichts dagegen, weiterhin Sport zu treiben oder den Alltag normal zu gestalten. Es kann sogar hilfreich sein, moderate körperliche Aktivität in den Alltag zu integrieren, um die Fitness zu verbessern.
Schulungen und Unterstützungsangebote für Menschen mit Herz-Kreislauf-Erkrankungen stehen zur Verfügung und können helfen, im Umgang mit Vorhofflimmern Sicherheit zu gewinnen und die richtige Anwendung der Medikamente zu erlernen. Eine enge Zusammenarbeit mit der Ärztin oder dem Arzt ist dabei wichtig, um individuelle Fragen und Bedürfnisse zu klären.
Vorbeugung und Lebensstil bei Vorhofflimmern
Vorhofflimmern ist eine Erkrankung, die durch verschiedene Maßnahmen und einen gesunden Lebensstil möglicherweise verhindert oder zumindest verzögert werden kann. Hier sind einige Tipps zur Vorbeugung von Vorhofflimmern:
1. Gesunde Ernährung: Eine ausgewogene Ernährung mit viel Obst, Gemüse, Vollkornprodukten und magerem Fleisch kann das Risiko für Vorhofflimmern verringern. Vermeiden Sie übermäßigen Konsum von Zucker, Salz und gesättigten Fettsäuren.
2. Gewichtsmanagement: Übergewicht erhöht das Risiko für Vorhofflimmern. Durch eine gesunde Ernährung und regelmäßige körperliche Aktivität können Sie Ihr Gewicht kontrollieren und das Risiko reduzieren.
3. Alkoholkonsum einschränken: Übermäßiger Alkoholkonsum kann zu Herzrhythmusstörungen führen, einschließlich Vorhofflimmern. Es wird empfohlen, den Alkoholkonsum zu begrenzen oder ganz darauf zu verzichten.
4. Nichtrauchen: Rauchen ist ein bekannter Risikofaktor für Herz-Kreislauf-Erkrankungen, einschließlich Vorhofflimmern. Wenn Sie rauchen, sollten Sie versuchen aufzuhören.
5. Regelmäßige körperliche Aktivität: Eine regelmäßige körperliche Aktivität kann dazu beitragen, das Risiko für Vorhofflimmern zu senken. Versuchen Sie mindestens 150 Minuten moderate Intensität oder 75 Minuten intensive Intensität pro Woche zu erreichen.
6. Stressmanagement: Chronischer Stress kann das Risiko für Vorhofflimmern erhöhen. Finden Sie Möglichkeiten, um Stress abzubauen, wie zum Beispiel durch Entspannungstechniken, Meditation oder regelmäßige Pausen im Alltag.
7. Kontrolle von Begleiterkrankungen: Wenn Sie bereits an anderen Herz-Kreislauf-Erkrankungen leiden, wie z.B. Bluthochdruck oder Diabetes, ist es wichtig, diese gut zu kontrollieren. Eine gute Behandlung und Kontrolle dieser Erkrankungen kann das Risiko für Vorhofflimmern verringern.
Es ist wichtig zu beachten, dass diese Maßnahmen keine Garantie dafür sind, dass Vorhofflimmern verhindert wird. Dennoch können sie dazu beitragen, das Risiko zu reduzieren und die allgemeine Herzgesundheit zu verbessern. Es ist ratsam, mit einem Arzt über individuelle Vorbeugungsstrategien zu sprechen und regelmäßige Untersuchungen durchführen zu lassen, um mögliche Anzeichen von Vorhofflimmern frühzeitig zu erkennen.
Weitere Informationen zu Vorhofflimmern
Was ist Vorhofflimmern?
Vorhofflimmern ist eine der häufigsten Herzrhythmusstörungen, bei der das Herz anhaltend unregelmäßig schlägt. Dabei pumpt das Herz weniger Blut in den Körper. Obwohl Vorhofflimmern nicht unmittelbar lebensbedrohlich ist, erhöht es langfristig das Risiko für Schlaganfälle. Durch verschiedene Behandlungen können die meisten Menschen trotz Vorhofflimmern ein normales Leben führen.
Symptome von Vorhofflimmern
Das häufigste Symptom von Vorhofflimmern ist Herzklopfen, das in der Brust oder dem Hals spürbar ist. Das Herz schlägt dabei schneller und unregelmäßiger als normal. Weitere mögliche Symptome sind Schwächegefühl, schnelle Erschöpfung, Engegefühl in der Brust, Benommenheit und Schwindel. Einige Betroffene bemerken jedoch keine Symptome, insbesondere zu Beginn der Erkrankung.
Ursachen von Vorhofflimmern
Vorhofflimmern kann auf verschiedene Herz-Kreislauf-Erkrankungen zurückzuführen sein. Manchmal liegt auch eine behandelbare Ursache wie eine undichte Herzklappe oder eine Schilddrüsenüberfunktion vor. Das Alter, familiäre Veranlagung, Geschlecht und Hautfarbe können ebenfalls Risikofaktoren für Vorhofflimmern sein.
Häufigkeit und Verlauf von Vorhofflimmern
Vorhofflimmern zählt zu den häufigsten Herzrhythmusstörungen und betrifft etwa 2% der Bevölkerung. Mit zunehmendem Alter steigt das Risiko, insbesondere bei über 65-Jährigen. Vorhofflimmern beginnt oft mit seltenen, kurzen Episoden und kann sich im Verlauf zu längeren Episoden oder einem permanenten Vorhofflimmern entwickeln.
Folgen von Vorhofflimmern
Vorhofflimmern erhöht das Risiko für verschiedene Folgeerkrankungen, insbesondere für Schlaganfälle. Je nach persönlichen Risikofaktoren kann das individuelle Schlaganfallrisiko bestimmt werden. Neben Schlaganfällen können auch andere Begleiterkrankungen wie Bluthochdruck oder koronare Herzkrankheit auftreten.
Diagnose von Vorhofflimmern
Um eine genaue Diagnose zu stellen, mögliche Ursachen zu finden und die Behandlung zu planen, können verschiedene Untersuchungen durchgeführt werden. Dazu gehören EKG, Ultraschall des Herzens (Echokardiographie) und Blutuntersuchungen.
Vorbeugung von Vorhofflimmern
Es gibt Maßnahmen, die dazu beitragen können, das Risiko für Vorhofflimmern zu verringern. Dazu gehören ein gesunder Lebensstil mit regelmäßiger körperlicher Aktivität, ausgewogener Ernährung und Vermeidung von Risikofaktoren wie Rauchen und übermäßigem Alkoholkonsum.
Behandlung von Vorhofflimmern
Die Behandlung von Vorhofflimmern hat zwei Ziele: die Linderung der Beschwerden und die Vorbeugung von Schlaganfällen. Je nach individueller Situation können Medikamente zur Senkung des Herzschlags (Frequenzkontrolle) oder zur Wiederherstellung des normalen Herzrhythmus (Rhythmuskontrolle) eingesetzt werden. In einigen Fällen kann auch eine Katheterablation erforderlich sein, um das Vorhofflimmern zu behandeln.
Leben und Alltag mit Vorhofflimmern
Menschen mit Vorhofflimmern können in der Regel weiterhin ihren gewohnten Aktivitäten nachgehen, einschließlich Sport. Es ist jedoch wichtig, auf den eigenen Körper zu hören und bei auftretenden Symptomen ärztlichen Rat einzuholen. Schulungen können helfen, den Umgang mit der Erkrankung im Alltag zu erleichtern und die richtige Anwendung von Medikamenten zu erlernen.
Weitere Informationen
Für weitere Informationen zum Thema Vorhofflimmern stehen verschiedene Angebote zur Verfügung, darunter Schulungen und Unterstützungsangebote für Menschen mit Herz-Kreislauf-Erkrankungen in Deutschland.
Zusammenfassend ist Vorhofflimmern eine Herzerkrankung, bei der die Vorhöfe unregelmäßig schlagen. Es kann zu schwerwiegenden Komplikationen führen, wie zum Beispiel Schlaganfall. Eine frühzeitige Diagnose und Behandlung sind wichtig, um das Risiko von Komplikationen zu minimieren und die Lebensqualität zu verbessern. Menschen mit Vorhofflimmern sollten eng mit ihrem Arzt zusammenarbeiten, um geeignete Therapien zu finden und einen gesunden Lebensstil beizubehalten.

