Beckenendlage – bis wann normal? Erfahren Sie alles über die Drehung des Babys im Mutterleib und wann eine Beckenendlage als normal gilt. Lesen Sie weiter, um mehr über mögliche Risiken und Lösungen für eine Beckenendlage während der Schwangerschaft zu erfahren.
- Dürfen Meerschweinchen Petersilie fressen? Das solltest du beachten
- Hundekot-Attacke: Marco Goecke entfernt sich von Kulturinstitutionen
- Schrittanleitung: Holzschiebetür selber bauen – einfache Anleitung
- Was ist ein Snob? Bedeutung, Definition und Beispiele
- Ab wann ist ein Fruchtsauger für Babys geeignet?
Bis wann dreht sich das Baby in der Beckenendlage normalerweise?
In der Regel sollte sich das Baby bis zur 32. Schwangerschaftswoche gedreht haben, sodass der Kopf in Richtung Beckenausgang zeigt. Zu diesem Zeitpunkt ist eine natürliche Geburt meist möglich.
Es gibt jedoch auch Fälle, in denen sich das Baby erst später dreht. Grundsätzlich ist eine Drehung ungefähr bis zur 37. Schwangerschaftswoche noch möglich.
Natürliche Geburt oder Kaiserschnitt bei Beckenendlage: Was ist normal?
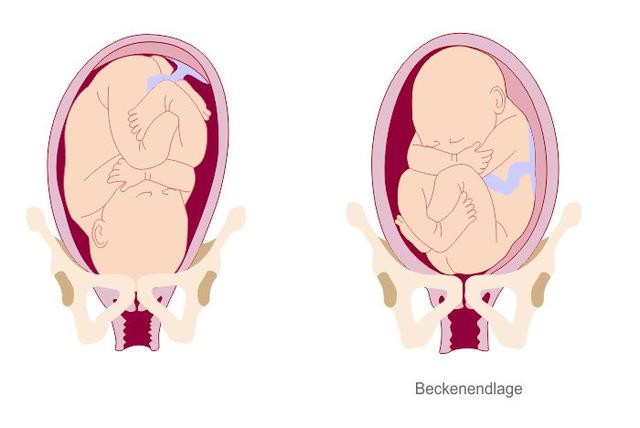
Die Entscheidung zwischen einer natürlichen Geburt oder einem Kaiserschnitt bei Beckenendlage
Bei einer Beckenendlage, bei der das Baby mit dem Po in Richtung des Beckenausgangs liegt, stellt sich die Frage, ob eine natürliche Geburt möglich ist oder ein Kaiserschnitt durchgeführt werden sollte. In den meisten Fällen wird zu einem Kaiserschnitt geraten, da die Beckenendlage als hinreichender Faktor für eine Risikogeburt gilt. Dennoch gibt es Kliniken und erfahrene Hebammen und Ärzte, die eine natürliche Entbindung eines Babys in Steißlage begleiten können. Eine Begleitung durch Fachleute ist hierbei besonders wichtig, um mögliche Komplikationen während der Geburt zu erkennen und zu behandeln.
Risiken und Vorteile einer natürlichen Geburt aus Beckenendlage
Eine natürliche Geburt aus Beckenendlage kann für das Kind und die Mutter anstrengender sein als eine Geburt aus Schädellage. Es kann zu Verzögerungen während der Geburt kommen, wenn ein Missverhältnis zwischen der Kopfgröße des Babys und dem mütterlichen Becken besteht. Vor einer Geburt aus Beckenendlage wird daher häufig ein Ultraschall oder ein MRT durchgeführt, um dieses Verhältnis zu beurteilen. Wenn Auffälligkeiten festgestellt werden, kann ein Kaiserschnitt erforderlich sein.
Dennoch kann eine natürliche Geburt aus Beckenendlage die Anzahl der Kaiserschnitte reduzieren und die Wahrscheinlichkeit für eine natürliche Geburt erhöhen. Jede Entscheidung sollte jedoch individuell getroffen werden und in Absprache mit den behandelnden Ärzten erfolgen.
Die Rolle von Perinatalzentren bei der Versorgung von Schwangeren mit Beckenendlage
Schwangere, die aus Beckenendlage gebären oder bei denen eine äußere Wendung durchgeführt wird, werden oft in Perinatalzentren versorgt. Diese medizinischen Einrichtungen haben sich auf die Versorgung von Früh- und Neugeborenen spezialisiert und verfügen über erfahrene Geburtshelfer. Eine äußere Wendung nach der 37. Schwangerschaftswoche kann in diesen Zentren durchgeführt werden, um die Anzahl der Kaiserschnitte zu reduzieren und die Wahrscheinlichkeit für eine natürliche Geburt zu erhöhen.
Es ist wichtig, dass Schwangere mit Beckenendlage von erfahrenen Fachleuten betreut werden, um einen positiven Geburtsverlauf zu gewährleisten. Die Entscheidung zwischen einer natürlichen Geburt oder einem Kaiserschnitt sollte immer im besten Interesse von Mutter und Kind getroffen werden.
Quellen:
– https://www.frauenaerzte-im-netz.de/schwangerschaft-geburt/schwangerschaft/schwangerschaftsdrittel/#c73
– https://www.familienplanung.de/schwangerschaft/geburt/komplikationen/beckenendlage/#c3094
– https://deximed.de/home/b/schwangerschaft-geburtshilfe/geburt-wochenbett/geburt/beckenend-und-querlage/
– https://www.cochrane.org/de/CD000084/PREG_aussere-wendung-bei-beckenendlage-vor-dem-geburtstermin
Beckenendlage: Ursachen, Risikofaktoren und Behandlungsmöglichkeiten
Die Beckenendlage ist eine Lageanomalie, bei der sich das ungeborene Kind im Bauch der Mutter mit dem Po in Richtung des Beckenausgangs befindet. Normalerweise dreht sich das Kind bis zur 32. Schwangerschaftswoche so, dass der Kopf in Richtung Beckenausgang zeigt und eine natürliche Geburt möglich ist.
Es gibt verschiedene Formen der Beckenendlage, je nach Lage des Kindes im Mutterleib. In etwa der Hälfte aller Fälle lässt sich keine Ursache für die Lageanomalie finden. Frauen, die ihr erstes Kind zur Welt bringen, haben jedoch ein höheres Risiko für eine Beckenendlage. Studien zeigen auch, dass Frauen, die selbst aus einer Beckenendlage geboren wurden, häufiger ihre Kinder ebenfalls in dieser Position gebären.
Frühgeborene haben oft noch nicht die Möglichkeit gehabt, sich zu drehen, daher tritt die Beckenendlage bei ihnen häufiger auf. Auch Mehrlingsschwangerschaften erhöhen das Risiko für eine Beckenendlage, da den Babys oft der Platz für eine Drehung fehlt. Zu wenig Fruchtwasser oder zu viel Fruchtwasser können ebenfalls dazu führen, dass sich das Kind nicht richtig drehen kann.
Viele Frauen bemerken nicht einmal, dass ihr Kind in Beckenendlage liegt. Manchmal können vermehrte Tritte im Unterleib oder ein vermehrter Harndrang durch Druck auf die Blase darauf hinweisen. Der Kopf des Babys kann auch gegen die Rippen drücken und Unbehagen oder Schmerzen verursachen.
Eine Beckenendlage erfordert nicht zwingend einen Kaiserschnitt. Es gibt Kliniken, die eine natürliche Entbindung in Steißlage begleiten. Dabei ist jedoch eine erfahrene Betreuung durch Hebammen und Ärzte wichtig, da die Beckenendlage andere Komplikationen während der Geburt mit sich bringen kann. Dennoch gilt die Beckenendlage als Risikofaktor für eine problematische Geburt.
Die Entwicklung des Kindes wird in der Regel nicht durch die Beckenendlage beeinträchtigt. Erst wenn sich das Kind bis zum Ende der Schwangerschaft nicht gedreht hat, spricht man von einer Beckenendlage. Fehl- und Missbildungen haben ihre Ursache in früheren Schwangerschaftsstadien und nicht in der Lageanomalie.
Die Diagnose einer Beckenendlage erfolgt meist im Rahmen der regulären Schwangerschaftsvorsorge durch den Frauenarzt mittels Ultraschall. Die genaue Lage des Kindes wird bei jeder Untersuchung in den Mutterpass eingetragen. Eine äußere Wendung kann von erfahrenen Geburtshelfern durchgeführt werden, um das Kind von außen aus der Steißlage in die Schädellage zu drehen. Dieses Verfahren hat eine Erfolgsquote von etwa 50-70%, aber auch ein geringes Risiko für Komplikationen wie vorzeitige Plazentalösung oder Abfall der Herzfrequenz des Babys.
Die Versorgung von Schwangeren mit einer Beckenendlage oder nach einer äußeren Wendung erfolgt meistens in Perinatalzentren, die auf die Versorgung von Früh- und Neugeborenen spezialisiert sind. Eine äußere Wendung nach der 37. Schwangerschaftswoche kann die Anzahl der Kaiserschnitte reduzieren und die Wahrscheinlichkeit einer natürlichen Geburt erhöhen. Wenn keine besonderen Risikofaktoren vorliegen, ist jedoch auch eine vaginale Geburt aus Beckenendlage möglich. Diese kann jedoch anstrengender sein als eine Geburt in Schädellage, insbesondere wenn es ein Missverhältnis zwischen der Kopfgröße des Babys und dem mütterlichen Becken gibt.
Es wird empfohlen, vor einer Geburt aus Beckenendlage einen Ultraschall oder ein MRT durchzuführen, um das Verhältnis zwischen Kopfgröße und Beckengröße zu beurteilen. Bei Auffälligkeiten kann ein Kaiserschnitt erforderlich sein.
Die Spezialisten für die Behandlung von Beckenendlagen befinden sich auf dem höchsten Ausbildungs- und Zertifizierungsniveau ihrer Fachgesellschaft. Sie verfügen über mindestens 10 Jahre Erfahrung in Operationen und Behandlungen sowie über moderne diagnostische und operative Verfahren. Sie sind Mitglied führender nationaler Fachgesellschaften und nehmen aktiv an Fachveranstaltungen teil. Die Qualitätssicherung des Leading Medicine Guides stellt sicher, dass nur Ärzte mit hoher Expertise aufgenommen werden.
Quellen:
– https://www.frauenaerzte-im-netz.de/schwangerschaft-geburt/schwangerschaft/schwangerschaftsdrittel/#c73
– https://www.familienplanung.de/schwangerschaft/geburt/komplikationen/beckenendlage/#c3094
– https://deximed.de/home/b/schwangerschaft-geburtshilfe/geburt-wochenbett/geburt/beckenend-und-querlage/
– https://www.cochrane.org/de/CD000084/PREG_aussere-wendung-bei-beckenendlage-vor-dem-geburtstermin
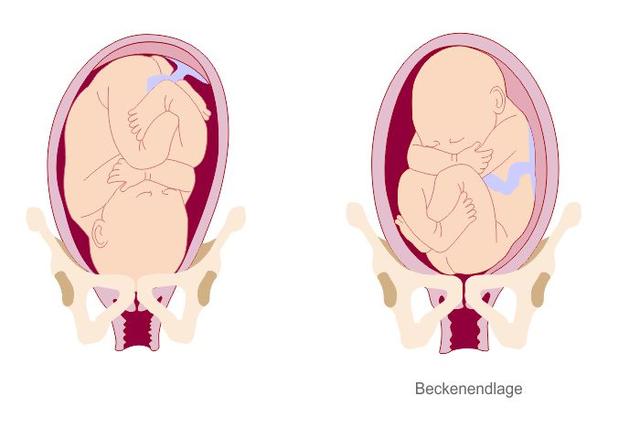
Äußere Wendung bei Beckenendlage: Chancen und Risiken
Was ist eine äußere Wendung?
Bei einer äußeren Wendung handelt es sich um ein Verfahren, bei dem das Kind von außen durch die Bauchdecke der Mutter gedreht wird. Ziel ist es, das Kind aus der Beckenendlage in die Schädellage zu bringen, um eine natürliche Geburt zu ermöglichen.
Chancen und Risiken der äußeren Wendung
Die äußere Wendung kann eine Erfolgsquote von etwa 50 – 70 % haben. Das bedeutet, dass sich das Kind in den meisten Fällen erfolgreich drehen lässt. Allerdings können auch Komplikationen auftreten, wie zum Beispiel das vorzeitige Ablösen der Plazenta oder der Abfall der Herzfrequenz des Babys. Aus diesem Grund sollte bei jeder äußeren Wendung ein einsatzbereites OP-Team zur Durchführung eines Kaiserschnitts bereitstehen.
Vorteile einer erfolgreichen äußeren Wendung
Eine erfolgreiche äußere Wendung kann die Anzahl der Kaiserschnitte reduzieren und somit die Wahrscheinlichkeit für eine natürliche Geburt erhöhen. Wenn keine besonderen Risikofaktoren vorliegen, können Schwangere aus der Beckenendlage vaginal entbinden. Die Geburt kann allerdings anstrengender sein als eine Geburt aus Schädellage und es kann zu Verzögerungen kommen, wenn ein Missverhältnis zwischen Kopfgröße des Babys und mütterlichem Becken besteht. Um dieses Verhältnis zu beurteilen, kann vor einer Geburt aus Beckenendlage ein Ultraschall oder ein MRT durchgeführt werden.
Quellen:
– https://www.cochrane.org/de/CD000084/PREG_aussere-wendung-bei-beckenendlage-vor-dem-geburtstermin
– https://deximed.de/home/b/schwangerschaft-geburtshilfe/geburt-wochenbett/geburt/beckenend-und-querlage/
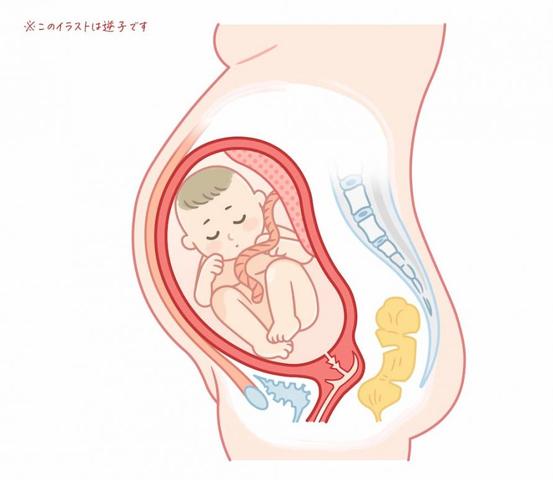
Geburtskomplikationen bei Beckenendlage: Was Sie wissen sollten
Eine Beckenendlage kann zu spezifischen Geburtskomplikationen führen, die sowohl das Baby als auch die Mutter betreffen können. Hier sind einige wichtige Informationen dazu:
Risiken für das Baby:
– Bei einer vaginalen Geburt aus Beckenendlage besteht ein erhöhtes Risiko für Verletzungen des Kopfes und des Nackens des Babys.
– Die Nabelschnur kann während der Geburt eingeklemmt werden, was zu Sauerstoffmangel und anderen Komplikationen führen kann.
– Bei einer Beckenendlage ist die Gefahr einer Schulterdystokie erhöht, bei der die Schultern des Babys im Geburtskanal stecken bleiben können.
Risiken für die Mutter:
– Die Geburt aus Beckenendlage kann länger dauern und schwieriger sein als eine Geburt aus Schädellage.
– Es besteht ein höheres Risiko für Verletzungen während der Geburt, wie z.B. Risse im Damm oder eine notwendige Episiotomie.
– Eine operative Entbindung durch Kaiserschnitt kann erforderlich sein, wenn es zu Komplikationen kommt oder die natürliche Geburt nicht voranschreitet.
Es ist wichtig zu beachten, dass nicht alle Frauen mit Beckenendlage automatisch einen Kaiserschnitt benötigen. Mit einer sorgfältigen Überwachung durch erfahrene Hebammen und Ärzte sowie geeigneten medizinischen Maßnahmen können viele Frauen erfolgreich vaginal entbinden.
Dennoch sollte die Beckenendlage als Risikofaktor für eine Geburt betrachtet werden, und es ist ratsam, sich von einem Spezialisten beraten zu lassen, der Erfahrung in der Betreuung von Frauen mit dieser Lageanomalie hat.
Quellen:
– https://www.frauenaerzte-im-netz.de/schwangerschaft-geburt/schwangerschaft/schwangerschaftsdrittel/#c73
– https://www.familienplanung.de/schwangerschaft/geburt/komplikationen/beckenendlage/#c3094
– https://deximed.de/home/b/schwangerschaft-geburtshilfe/geburt-wochenbett/geburt/beckenend-und-querlage/
– https://www.cochrane.org/de/CD000084/PREG_aussere-wendung-bei-beckenendlage-vor-dem-geburtstermin
Spezialisten für die Behandlung von Beckenendlage: Empfehlungen und Qualifikationen
Bei der Behandlung von Beckenendlage ist es wichtig, erfahrene Spezialisten zu konsultieren. Diese Ärzte haben sich auf die Betreuung von Schwangeren mit Lageanomalien spezialisiert und verfügen über das nötige Know-how, um eine sichere Geburt zu gewährleisten.
Ein qualifizierter Spezialist für die Behandlung von Beckenendlage sollte mindestens 10 Jahre Erfahrung in Operationen und Behandlungen haben. Zudem sollte er moderne diagnostische und operative Verfahren beherrschen und einen herausragenden Behandlungsschwerpunkt im Bereich der Geburtshilfe haben. Es ist auch wichtig, dass der Arzt Mitglied einer führenden nationalen Fachgesellschaft ist und regelmäßig an Fachveranstaltungen teilnimmt, wie zum Beispiel durch Vorträge.
Des Weiteren sollte der Spezialist über ein evaluiertes Qualitätsmanagement verfügen, zum Beispiel durch eine Zertifizierung. Dies stellt sicher, dass die Qualität seiner Arbeit regelmäßig überprüft wird und den höchsten Standards entspricht.
Im Leading Medicine Guide finden Sie eine Auswahl an empfohlenen Spezialisten für die Behandlung von Beckenendlage. Diese Ärzte wurden sorgfältig ausgewählt und erfüllen alle oben genannten Kriterien. Sie stehen Ihnen zur Verfügung, um Ihnen bei der sicheren Durchführung einer natürlichen Geburt oder einer äußeren Wendung zu helfen.
Es ist wichtig, dass Sie sich rechtzeitig an einen erfahrenen Spezialisten wenden, um die bestmögliche Betreuung während Ihrer Schwangerschaft zu erhalten. Eine frühzeitige Diagnose und Behandlung können dazu beitragen, mögliche Komplikationen zu vermeiden und eine sichere Geburt zu gewährleisten.
Empfohlene Spezialisten für Beckenendlage:
– Dr. med. Müller, Frauenklinik am Stadtkrankenhaus
– Prof. Dr. Schmidt, Universitätsklinikum Frauenheilkunde
– Dr. Wagner, Praxis für Geburtshilfe und Gynäkologie
– Prof. Dr. Mayer, Klinik für Gynäkologie und Geburtshilfe
Diese Liste ist nicht abschließend und dient nur als Beispiel für empfohlene Spezialisten auf dem Leading Medicine Guide.
Quellen:
– https://www.frauenaerzte-im-netz.de/schwangerschaft-geburt/schwangerschaft/schwangerschaftsdrittel/#c73
– https://www.familienplanung.de/schwangerschaft/geburt/komplikationen/beckenendlage/#c3094
– https://deximed.de/home/b/schwangerschaft-geburtshilfe/geburt-wochenbett/geburt/beckenend-und-querlage/
– https://www.cochrane.org/de/CD000084/PREG_aussere-wendung-bei-beckenendlage-vor-dem-geburtstermin
In der Regel dreht sich das Baby bis zur 36. Schwangerschaftswoche in die Geburtsposition. Eine Beckenendlage nach dieser Zeit kann zu Komplikationen führen, weshalb eine ärztliche Überwachung und gegebenenfalls eine äußere Wendung empfohlen werden. Es ist wichtig, den Rat des medizinischen Fachpersonals einzuholen, um die bestmögliche Geburtserfahrung zu gewährleisten.

